乳がんの画像・検査方法の特性|乳腺外科・バストの総合医療ナグモクリニック [ 東京・名古屋・大阪・福岡 ]
- お電話でご予約、お問合せはこちら
 0120-50-6553
0120-50-6553- [受付時間]9:30-18:00(完全予約制)
乳がん検診
乳がんの兆候
精密検査方法
乳がん検診/乳がんの兆候
/精密検査方法
基本的な検診としての一般検査は、現在はマンモグラフィ、超音波が主流です。乳がんが何処にどれだけあるかを、はっきり目に見えるようにするのが画像診断です。乳房は表在臓器(対表面に存在している)であるため、かつては触診を主体として検査されました。本邦では、専ら外科が主体となって乳腺診療に当たっていたため、また、日本人女性の乳房は西洋諸国の女性に比較して小型であることなどから、触診が検診においても主役として扱われてきました。しかし、より精密な検診、診断が要求される昨今においては、画像診断の役割は大きいのです。画像診断の種類とそれぞれの特徴をお話します。
まずは、乳腺疾患における画像診断の有用性、役割について以下に列挙します。
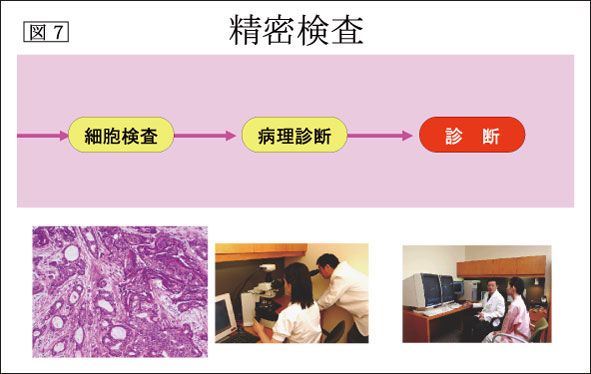
- 乳癌発見契機としての画像診断;乳癌検診のモダリティ(図7)
- 確定診断のための画像ガイド下針生検
- 乳房・乳腺組織の構造の変化、乳癌の増殖・進展形態の把握から、乳癌の局在診断と進展範囲を想定し、外科切除範囲を決定する。
- 乳癌の遠隔転移の検索;ステージ分類、予後、全身化学療法の適応を決定する。
- 治療効果判定;抗がん剤や分子標的治療薬、内分泌治療、放射線療法などで、標的としている腫瘤がどれだけ治療によって小さくなったかを評価する方法で、有名なものはRECIST評価があります。)
があげられます。
各画像診断装置の有用性について以下に述べます。
1)マンモグラフィと超音波検査;検診モダリティとしての有用性
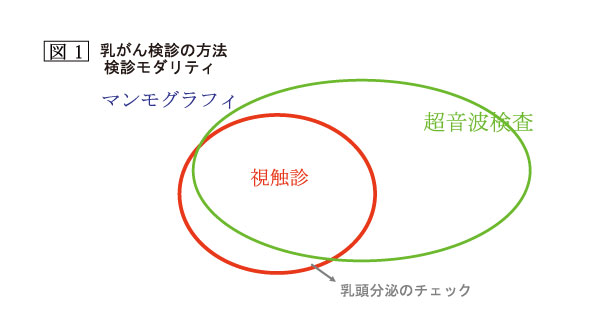
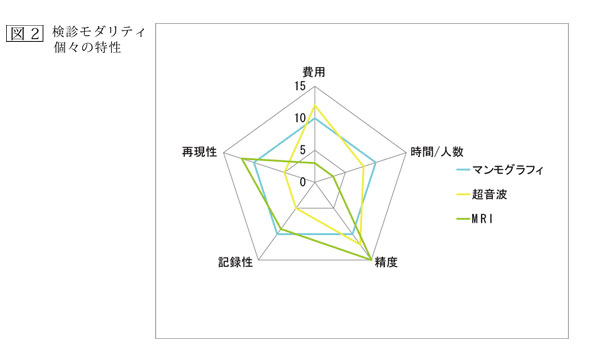
乳癌の検診に用いる機器としては、マンモグラフィ、超音波があり、また将来的にはMRIが、その感度の高さから大いに期待されます。しかし、現段階では、検査時間とコストの問題でまだMRIには具体性が無いと考えられます(図7)。現在、マンモグラフィが世界各国において、乳癌検診の標準法として採用されています。微細石灰化像は非浸潤性乳管癌を見出すための重要な所見であり、微細石灰化像を伴う1cm以下の乳管内癌の検出は、マンモグラフィが唯一の発見契機となることが多いのです。触知不能乳癌の約40%は、この微細石灰化像を発見契機としています。マンモグラフィの欠点は、背景の乳腺濃度の高低によって、腫瘤検出に差が出ることであります。つまり、若年者や脂肪含有量が少なくて、硬く引き締まった日本人に多い乳腺では、腫瘤像は見落とされやすいのです。超音波検査は、腫瘤の検出に対して感度が高く、背景乳腺の密度に影響を受けず、乳腺濃度の高い若年者などではマンモグラフィの検出力を凌いでいます。マンモグラフィは記録性と微細石灰化像の検出に優れ、超音波は腫瘤病変の検出により有用性が高いが、超音波検査ではより多く、検者の技量に負うところが多く、記録性と再現性に難があります。つまり、誰が行ったかが決め手になってしまうということです。本当にその病気を知って、治療にも携わっている者が、その検査にかかわる方がいいでしょう。両者はX線の透過性と音の反響という異なった画像形成で相補的に働き、両方行うことが最も優れた検診方法であります。結局、現在用いられている触診、マンモグラフィ、超音波では、触診の唯一の利点が乳頭異常分泌の検出になります(図1)。
早期乳癌の発見に際して、実際に行われている乳癌検診で重要な所見は3つ挙げられます。マンモグラフィ微細石灰化像、超音波検査での異常、そして血性乳頭異常分泌である。血性乳頭異常分泌に対して触診は有用であすが、実際にはマンモグラフィ撮影時に発見されることが多いのです(図2)。
2)CT,MRI;癌の占拠部位と進展範囲診断
切除方針・範囲の決定ならびに術前施行される化学療法の治療効果判定のための客観的評価として有用です。造影剤を使用して、経時的に画像を記録するダイナミックスタディは腫瘍病変の血管新生の度合いを示し、質的診断の意義もあります。乳管内進展や多発病変の検出にMRIは優れていますが、反面生理のある若年者や、乳腺症のような良性の病態で過剰評価を生じてしまう恐れもあります。CTとMRIは、外科での切除範囲を決定したり、術前化学療法での治療効果判定に際して、そのどちらかを用いることが多いのです。両方の検査を行えれば最善ですが、実際にはどちらかが行われることが多く、施設間で差異があるのが現状です。感度は最新のものでは、MRIがMDCT(マルチディテクターCT;最新の機器では撮影時間も短く、多方面からの切断画像が得られる)をもやや凌いでいます。
3)乳管造影,乳管内視鏡;血性乳頭異常分泌を伴う腫瘤非形成性病変に対する鑑別診断と乳管内生検へのガイド
特殊な検査法であり、限られた専門施設でのみ行われています。次官と手間がかかるので、実際は敬遠されているのが現状です。しかし、確定診断(病理組織診断)への道付けとして重要です。乳管内病変に対して、構造を破壊することなく、確定診断のための標本を採取するには、乳管内アプローチが最適であります。他の画像診断では通常は映し出せない内径1mm未満の乳管内の微小な病変を、無傷で肉眼で観察できるのは乳管内視鏡だけです。
4)その他、骨シンチグラフィ、頭部CT,MRIや胸腹CT,PET-CT;全身検索として、癌の病期、転移診断として有用です。
乳癌の好発転移部位は多岐にわたり、肺、肝をはじめ、骨、脳も重要です。2cm以上の浸潤癌や組織型、組織学的、生物学的悪性度によってはそれ以下においても、転移の可能性が常にあります。CT,MRI,骨シンチグラフィが有用であり、FED/PET-CTも有用なモダリティです。ただし、乳癌学会編の科学的根拠に基づく乳癌診療ガイドラインでは、必ずしも転移の早期発見が予後の改善に有効であるとは推奨されていません。手術後、全症例に対して定期的な全身検索を行わなければならない根拠はないとされています。全身病になる前の、局所の病気(病期とも言いますが)で乳がんを見つけて退治することが、本当に1番大事なのです。
5)確定診断としての病理組織採取のための画像ガイド
乳癌の確定診断は病理組織診断であり、手術を含むすべての治療の前に確定されていなければなりません。従って、画像誘導下の針生検組織診は必須の検査です。画像誘導の方法には、超音波、ステレオタクチック(マンモグラフィ下)、乳管内視鏡、最近ではMR誘導下の生検も行われつつあります。いずれにしても、従来行われていた診断のための切除生検は現在、ほとんど行われることはなく、侵襲性の低い針生検へと転換しています。
組織診断はこのように、乳がんと確定するために不可欠な検査法ですから、最終診断というのは病理医が行うことになります。癌の診断のためには細胞診も有用であるが、治療方針を決定するためには乳癌の組織型とともに、異型度やホルモン受容体(ER,PgR)や細胞表面抗原(Her2)などの情報が必要であり、その点に関しては針生検組織診のほうが有用です。今後、分子標的治療薬は乳癌の分野においてもさらに適応が増え、治療方針決定に際して確実でより情報量の多い検体採取が必要となります。
参考文献)
松永忠東.乳癌の画像診断と手術療法 東京内科医会会誌 25(1) 11-15 2009
画像診断のあとは?
乳がんの確定診断への方法
画像診断は、まず病変があるかないかを従来の視触診法より精密に見るために必要です。そして、見つけられた異常に癌の可能性がどれくらいあるのかないかを判断する材料になります。その後は確実に、異常な部位の核心から材料(標本)を採取して診断を確定することになります。勿論、癌の可能性が非常に低い場合には、針を刺したり注射をしたりがいやな方は、経過観察という方法があります。ただ、確定診断は飽くまでも病理組織診断なのです。そして、良性腫瘍であれば、原則として外科的に取る必要はありません。
標本の種類には、細胞診標本と組織診標本があります。細胞診の標本の採取方法には大きく2つあります。乳頭異常分泌(授乳期でない時、特に乳頭から血性の分泌液)がある場合のような塗抹細胞診と穿刺吸引細胞診があります。塗抹とは、分泌液は相手か出てくるわけですから、硝子板(プレパラートという)に直接塗る方法です。痛くはありません、ただガラスが冷たいですかね。穿刺吸引というのは、針を刺して細胞検体を吸引してくる方法です。画像で見える異常に対して、多くは超音波検査で、針の先がその部分に命中していることを確認しながらするのです。組織診断標本には、針で取ってくる方法と、外科手術で採ってくる方法があります。特殊な方法としては、乳管内視鏡で観察して、乳管内の腫瘤の組織を採取する乳管内生検があります。
乳がんはどこにできる?
何故できる?
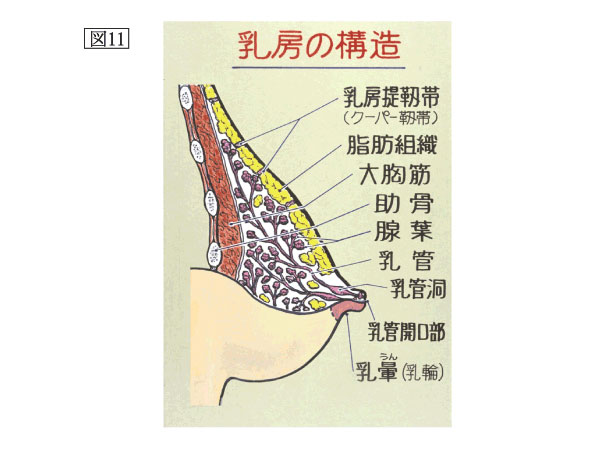
最初に乳房の構造について簡単に解説します。乳房を構成している組織は、乳管および腺組織からなる乳腺実質と間質組織および脂肪です。乳頭には乳管が開口し、末梢に向かって分岐し小葉・腺房に及ぶのです。乳腺組織の基本単位はこの乳管・腺葉系であり、1側の乳房内に15ないし25個存在すると言われています。このように言うと分かりにくいので、もっと平たく説明します。乳管・腺葉系とは、木の構造を連想してください。葉っぱで光合成が行われるように、小葉・腺房で乳汁が作られ(分泌され)、乳管を通って乳頭からでるわけです。乳腺実質とは、この木のすべてで、間に脂肪組織や繋ぎに線維組織や血管やリンパ管があるわけです。乳がんは乳腺実質の中で、葉っぱの手前の小枝の部分から発生するといわれています。ですから、乳腺の腫瘍は、乳管腺葉系のどの部位から発生したかを類推できれば、その組織像がある程度推測できるわけです。画像診断はその発生母地を推定することにも重要であるわけです(図11,12)。
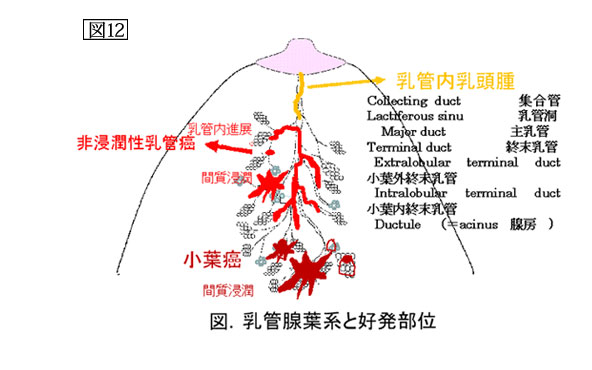
乳がんの画像について、少し難しく解説します。乳癌は、乳管・腺葉系末梢の細小乳管上皮細胞から発生することが多いとされます。この癌の発生と進展は1ヶ所で起こるとは限らず、多発する場合もあります。その局所における増殖・進展形式は形態的には、圧排(外に向かって押しのけるように)、浸潤(他の組織に入り込んで壊していくような)そして乳管内進展(乳管の中を這っていく)があるのです。画像所見から言えば、腫瘤性(しこりが写る)と非腫瘤性(しこりが分からない)があり、腫瘤像はその辺縁像から圧排性、浸潤性に分かれます。圧排性発育では腫瘍組織の増殖が比較的均一で周囲に対しては境界明瞭であり、典型的なものでは辺縁透亮像(少し抜けて分かりやすい)が認められるのです。浸潤が盛んな腫瘍組織では境界は不明瞭で、間質(乳腺実質以外)の不整な増生を伴いやすくなります。
非腫瘤像には微細石灰化像と淡い乳腺濃度の上昇があり、乳管内進展型の進展形式をとるものが多いのです。明らかな腫瘤を形成せず、び慢性(広範囲)に間質へ浸潤するような進展形式をとるものもあり、マンモグラフィでは構築の異常として捕らえられるのです。
参考)松永忠東.手にとるようにわかる マンモグラフィII ベクトルコア 2006
外科療法の最新の考え方
科学的根拠に基づく、乳癌診療ガイドライン(日本乳癌学会編)から
- StageI,IIの浸潤性乳癌に対する局所療法で乳房温存療法と乳房切除術とでは生存率に差はない。
- 腋窩リンパ節廓清には治療的意義はあるが、傍胸骨リンパ節廓清にはない。
- センチネルリンパ節生検による腋窩廓清省略は妥当で、術後患肢リンパ浮腫の頻度は減少する。
- 局所進行乳癌に対して外科療法は単独で行い得ない。炎症性乳癌も同様。
- 術前化学療法で縮小した症例に対する乳房温存療法は妥当。
乳癌の治療方針は、この20年間で大きな変換期を迎えました。20世紀半ば過ぎまでは手術療法が基本であり、Halstead先生に代表される胸筋合併乳房切断術と腋窩・鎖骨下リンパ節廓清が標準術式とされてきました(これを行うと、筋肉がなくなって肋骨が浮かびあがり、今はほとんど見かけませんが、洗濯板のような概観になってしまい、手も腫れました)。しかし、この手術術式は現在、ほとんどの施設で行われることはありません。1つは画像診断による早期発見が手術の縮小化を可能とし、また、拡大手術が局所制御としての意義はあるものの、局所制御そのものが生命予後の改善に繋がらないことが明らかとなったことによります。
William Halstead先生 (1852-1922)は、「乳がんはまず局所皮膚からリンパ節に転移し次に遠隔臓器に転移する。局所領域リンパ節はバリアとして機能し、徹底した領域郭清が治癒率向上の鍵である。」と、考えてかの術式を考案したのであります。しかし、Bernard Fisher 先生(1918- )は、「乳房に生じたがんは基底膜を破る(浸潤)や否やリンパ節、遠隔臓器に同時期に転移する。転移巣は微小転移として病状の早期より存在し、早期からの全身治療が治癒率向上の鍵である。」と理論づけたのでした。そして、本章冒頭にある、科学的根拠に基づく、乳癌診療ガイドラインからの抜粋、第1列の実証が得られたわけです。
局所乳癌の治療戦略は、癌の確定と占拠部位診断から始まり、病期に応じて、局所治療法(乳がんの発生母地、現場、つまり、乳房での)としての手術、放射線療法、さらに、全身治療としての、内分泌療法、化学療法(;術後科学療法:adjuvant chemotherapy, 術前化学療法:neoadjuvant chemotherapy(NAC), さらに手術の有無に拘わらず、治療の中枢を担う:total systemic chemotherapy) が組み合わされて行われています。手術は局所制御と治療戦略を立てるための病理組織採集手段として、その役割が替わったと言える時代です。従って、手術手技は縮小傾向にあり、術後のqualityにできるだけ配慮した方法が採られるようになってきました。画像診断は、早期に発見することから始まり、占拠部位、進展範囲の把握に欠かせないもので、手術をどこまで縮小化できるかを術前に評価するために欠かせない診断手段でもあるわけです。
手術術式は様々な画像診断を組み合わせて、最終的に決定されます。画像所見からみた手術方法選択における要点を以下に挙げましょう。
1)乳管内進展を示す所見;温存術で断端陽性を起こしやすい所見です。実際には、微細石灰化像(マンモグラフィ)、乳頭異常分泌、乳管拡張像、腫瘤非形成病変で、組織型としては、非浸潤性乳管癌、乳頭腺管癌があります。
2)限局性腫瘤病変では温存術を選択しやすい。スピキュラ像、境界明瞭な腫瘤像であり、組織型としては、純粋型の硬癌、充実腺管癌、粘液癌、髄様癌があります。いずれも浸潤癌であり、局所制御よりも、全身治療が重要な位置づけとなります。
3)広範囲に及ぶ間質浸潤を示す所見;炎症性再発形式を生じやすいので、安易には手術療法を第一選択とすべきではありません。構築の異常がある場合が多いが、浸潤の範囲が不明瞭であるからです。代表的な組織では、浸潤性小葉癌があります。
4)多中心性、多発性;温存術後に断端が陰性であっても、第2第3の癌の存在に注意して厳重な検診が重要で、頻度が高い組織型は非浸潤性乳管癌、浸潤性小葉癌があります。
手術手技は切除範囲によって、乳房切除術、皮下乳腺全摘術(乳頭温存)があり、乳房温存術としては、扇状切除、円形部分切除、腫瘤摘出術があります。胸筋合併乳房切断術は殆ど行われることはないのですが、筋肉への浸潤があるような場合、局所制御として浸潤部分を含めて切除し、さらに放射線照射が行われることは多いのです。また、リンパ節に関しては、画像ならびに画像誘導下細胞診にて転移が確認されたものはNACに回るケースが多くみられます。リンパ節廓清は、最近では根治術としては重要視されていません。現在はセンチネルリンパ節生検が標準術式となって、センチネルリンパ節生検によって転移が認められなければ、リンパ節の廓清は省略される傾向にあります。センチネルリンパ節とは、見張りのリンパ節で、癌が最初に到達するだろうと予想されるこのセンチネルリンパ節を採って、実際に転移が起こっているかを調べる方法です。センチネルリンパ節同定方法には大きく、色素法とRI法(アイソトープ;同位元素で標識する)があります。リンパ節廓清が必要と判断された場合は、その程度にしたがって、Level 1, 2, 3がありますが、局所制御としての意義はあるものの、むしろ全身療法のための情報ないしは予後推定(危険因子)のための意義が高くなっています。
乳癌は直接には生命予後に繋がらない表在臓器発生の癌であり、閉鎖された腔内に発生する肺や消化器などの固形癌とも異なって、血液系の悪性腫瘍(白血病やリンパ腫)にも近い病態を持っています。局所再発が腔内に散布されるような致命的な再発形式ではないので、手術手技と切除範囲の根治性よりも遠隔転移に対する治療方針が重要視されるわけです。しかし、早期乳癌に対しては局所制御が根治性に繋がるので、整容性を加味した術式の選択が画像診断により正確に行われなければならないわけです。そして、術後の病理組織検索により切除組織標本における断端部の状態が正しく評価されることが重要なのです。放射線照射によって局所再発の危険を減少させることは間違いないことですが、外科医はそれ以前に採り切ることを目指して切除すべきであると考えます。
参考) 松永 忠東. 乳癌の画像診断と手術療法 東京内科医会会誌 25(1) 11-15 2009